- Подвижность нижнего легочного края
- Определение дыхательной экскурсии грудной клетки.
- Определение и физические основы перкуссии как метода объективного исследования больных.
- Правила, техника и виды перкуссии.
- 3.Симметричность дыхательных экскурсий грудной клетки:
- 4.Оценка показателей дыхания:
- 41Экскурсия грудной клетки, определение подвижности нижнего края легких, диагностическое значение отклонений от нормы.
- 42Типы дыхания. Отставание в дыхании одной половины грудной клетки, участие в дыхании вспомогательной мускулатуры. Патологические виды дыхания.
Подвижность нижнего легочного края
Определение подвижности нижнего легочного края относится к топографической перкуссии грудной клетки.
Различают активную и пассивную подвижность нижнего легочного края. Активная подвижность — это способность легочных краев менять свое положение в зависимости от фаз дыхания. Пассивная подвижность легочных краев заключается в их способности смещаться в зависимости от перемены положения тела.
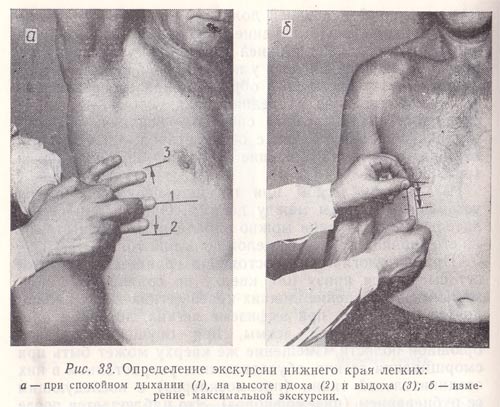
Рис. 33. Определение экскурсии нижнего края легких:
а — при спокойном дыхании (1), на высоте вдоха (2) и выдоха (3);
б — измерение максимальной экскурсии.
Обычно определяют подвижность только нижнего края легких (причем справа) по трем линиям — срединно-ключичной, средней подмышечной и лопаточной (слева—по двум последним). При определении активной подвижности нижнего легочного края вначале находят нижнюю границу легкого при нормальном дыхании и отмечают ее на коже дермографом. Затем исследуемому предлагают сделать максимальный вдох и на высоте его задержать дыхание, после чего приступают к перкутированию вниз от первоначально найденной границы легких до появления абсолютно тупого звука и делают вторую отметку по верхнему краю пальца-плессиметра, обращенному к ясному легочному звуку. Далее исследуемого просят сделать максимальный выдох, задержать дыхание и вновь определяют положение края легкого, перкутируя снизу вверх от первоначально найденной границы до появления ясного легочного звука; третью отметку делают по нижнему краю пальца-плессиметра (рис. 33, а). Подвижность нижнего легочного края на выдохе можно определить, перкутируя сверху вниз, т. е. от ясного легочного звука к тупому.
Расстояние между средней и нижней отметками (подвижность нижнего края на вдохе), а также между средней и верхней (подвижность нижнего края на выдохе) измеряют в сантиметрах. Подвижность нижнего легочного края по линиям срединно-ключичной (справа) и лопаточной в среднем составляет 2—3 см, по средним подмышечным линиям — 3—4 см как на вдохе, так и на выдохе.
Расстояние между крайними отметками (верхней и нижней) составляет максимальную (дыхательную) экскурсию нижнего края легкого (рис. 33, б). По срединно-ключичной (справа) и лопаточным линиям она составляет 4—6 см, по средним подмышечным 6—8 см. У женщин величина дыхательной экскурсии нижнего легочного края несколько меньше, чем у мужчин, поскольку диафрагма меньше участвует в акте дыхания.
Когда из-за тяжести состояния больной не может задерживать дыхание, определяют пассивную подвижность краев легких. При этом следует помнить, что при смене вертикального положения больного на горизонтальное (на спине) передний край печени смещается кзади. В результате в костно-диафрагмальном синусе создается отрицательное давление и нижний край легкого опускается на 1—2 см.
При эмфиземе легких, очагах уплотнения в области легочных краев и сморщивании их активная и пассивная подвижность краев легких частично или полностью отсутствует, что связано с изменением способности легочной ткани к расправлению и эластическому спадению. Это может быть при высоком стоянии диафрагмы (асцит, метеоризм, беременность), плевральных сращениях (спайках), при заполнении плеврального синуса экссудатом, транссудатом или кровью и вызывается не патологическими изменениями легочной ткани, а препятствием к ее расправлению при вдохе.
Источник
Определение дыхательной экскурсии грудной клетки.
Дыхательную экскурсию (степень подвижности) грудной клетки определяют, измеряя её окружность в положении вдоха и выдоха. Разница между показателями окружности грудной клетки на вдохе и выдохе отражает её экскурсию. При спокойном дыхании экскурсия грудной клетки не превышает 2-3 см, максимальная экскурсия грудной клетки составляет 7-8,5 см. Окружность грудной клетки измеряют сантиметровой лентой в положении больного стоя с опущенными руками. Лента должна проходить сзади на уровне углов лопаток, спереди – на уровне 4 ребра.
Для определения симметричности дыхания (симметричности участия половин грудной клетки в акте дыхания) исследующий становится вначале спереди от больного, прикладывает ладонные поверхности обеих рук на реберные дуги симметрично с обеих сторон с захватом боковых поверхностей. Оценивается симметричность участия обеих половин грудной клетки в дыхательном процессе. Далее врач становится сзади от больного, прикладывает ладонные поверхности обеих рук таким образом, чтобы первый палец располагался вдоль внутреннего края лопатки, ладонь – горизонтально в подлопаточной области.
Определение и физические основы перкуссии как метода объективного исследования больных.
Перкуссия (простукивание) является одним из основных методов объективного исследования больного. Перкуссия заключается в простукивании участков тела и определении по характеру возникающего при этом звука физических свойств органов и тканей. При постукивании по телу возникают колебательные движения органов и тканей, расположенных непосредственно под местом удара. В зависимости от воздушности, глубины залегания и ряда других факторов, каждый орган дает специфический звуковой эффект, что и обуславливает получение представления о положении, формах и границах органов и тканей.
Перкуторные звуки по физической характеристике делят на три основных вида: ясный легочной, тупой и тимпанический звуки.
Тихий, короткий и высокий тон, возникающий при перкуссии над плотными и напряженными тканями, называется тупым звуком. Такой звук выслушивается, например, у здорового человека при перкуссии печени, сердца, селезенки, бедренной области.
Ясный или громкий, продолжительный, низкий звук, который выслушивается при перкуссии над областью здоровой легочной ткани, называется ясным легочным звуком.
Сравнительно более громкий, более продолжительный и низкий звук с музыкальным оттенком называется тимпаническим или барабанным. Он выслушивается в норме над полыми органами, содержащими воздух – над желудком или кишечником.
Правила, техника и виды перкуссии.
В зависимости от методики простукивания различают непосредственную и посредственную (опосредованную) перкуссию.
Непосредственная перкуссия заключается в постукивании одним или несколькими пальцами непосредственно по телу больного.
Непосредственная перкуссия наиболее часто проводится следующими способами.
Способ Л. Ауенбруггера заключается в постукивании по поверхности тела концами выпрямленных и сведенных II – IV пальцев правой руки.
Способ Ф.Г. Яновского заключается в постукивании по поверхности тела мякотью концевой фаланги указательного или среднего пальца правой руки.
3. Способ В.П. Образцова заключается в постукивании по поверхности тела мякотью концевой фаланги указательного пальца правой руки, соскальзывающего с тыльной поверхности среднего пальца, к которой он прижимается с некоторой силой, как это делается при щелчках
4. Поглаживающая (скользящая) перкуссия производится путем скользящего без удара прикосновения к обнаженной поверхности тела. С ее помощью определяют границы органов и наличие жидкости в плевральной полости.
При проведении посредственной перкуссии постукивание производится не по телу больного, а по плессиметру, приложенному к выстукиваемому участку тела.
Выделяют 3 способа посредственной перкуссии:
1) молоточком по плессиметру;
2) пальцем по плессиметру;
3) пальцем по пальцу (способ Г.И. Сокольского).
Преимущества пальце-пальцевой перкусиии Г.И. Сокольского перед другими способами:
При постукивании молоточком по плессиметру или пальцем по плессиметру собственный звук плессиметра несколько искажает перкуторный тон, а удар пальцем по пальцу почти не дает никакого звука.
Врач воспринимает осязательные ощущения, получаемые пальцем – плессиметром, зависящие от плотности подлежащих тканей. Поэтому такой метод перкуссии называется «пальпаторной перкуссией».
Нет необходимости иметь при себе специальный инструментарий.
Палец легче приспособить и плотно приложить к неровностям тела исследуемого, чем жесткий плессиметр.
По силе удара различают громкую (глубокую, сильную), тихую (поверхностную, слабую) перкуссию. Громкой перкуссией определяют глубоко расположенные органы и ткани. Тихой перкуссией пользуются для нахождения границ сердца, печени, легких и селезенки. Тишайшая перкуссия – разновидность тихой перкуссии, производится очень слабыми ударами так, что возникающий при этом звук находится на пороге восприятия. Пороговая перкуссия применяется для определения абсолютной тупости сердца.
В зависимости от цели перкуссии различают два ее основных вида – сравнительную (качественную) и топографическую (отграничительную).
Сравнительная перкуссия применяется для сравнения перкуторного звука над симметрично располагающимися органами и выявления патологических изменений в каком-либо их участке.
Топографическая перкуссия применяется для определения границ, размеров и конфигурации органов.
При проведении перкуссии обязательны следующие общие правила.
1. Врач располагается справа от пациента, спиной к источнику света.
2. Руки врача должны быть теплыми, ногти коротко острижены.
3. Пациент должен находиться в удобном положении, лучше всего в положении стоя или сидя.
4. Палец-плессиметр должен плотно прилегать к перкутируемой поверхности.
5. Перкуторный удар должен наноситься строго перпендикулярно к поверхности пальца-плессиметра.
6. Перкуторный удар должен наноситься движением кисти в лучезапястном суставе и быть коротким, отрывистым, одинаковой силы.
7. При проведении топографической перкуссии палец-плессиметр надо ставить параллельно границе органа и отметку делать по краю плессиметра, обращенного к более громкому звуку, если перкутировать от более громкого звука к более тихому.
Источник
3.Симметричность дыхательных экскурсий грудной клетки:
обратите внимание на движение углов лопатки во время глубокого вдоха и выдоха. Асимметрия дыхательных экскурсий может быть вследствие плевритов, оперативных вмешательств, сморщивания легкого. Асимметрия грудной клетки связана с увеличением объема (вследствие накопления жидкости или воздуха в плевральной полости) или с его уменьшением, вследствие развития плевральных сращений, обтурационного ателектаза (спадения) легкого или его доли, фиброза (сморщивания) легочной ткани.
4.Оценка показателей дыхания:
а)дыхание через нособычно наблюдается у здорового человека. Дыхание через рот наблюдается при патологических состояниях в полости носа (ринит, этмоидит, полипоз, искривление носовой перегородки).
грудной— обычно наблюдается у женщин;
брюшной(диафрагмальный) — у мужчин;
смешанный— иногда у пожилых.
в) частота (число дыханий в 1 минуту)— определение проводится путем подсчета числа дыхательных движений в 1 минуту незаметно для больного, для чего располагают руку на поверхности грудной клетки.
У здорового человека число дыханий в 1 минуту 16-20.
Учащениечисла дыханий свыше 20 в 1 минуту (тахипноэ) наблюдается при уменьшении дыхательной поверхности легких (воспаление, спадение альвеол вследствие гидроторакса или пневмоторакса, выключение части легких из дыхания), при наличии препятствий для нормальной глубины дыхания (асцит, метеоризм, перелом ребер, заболевания диафрагмы и т.д.).
Урежениечисла дыханий менее 16 в 1 минуту (брадипноэ) отмечается при угнетении дыхательного центра, которое возникает из-за повышения внутричерепного давления (менингит, кровоизлияние в мозг, опухоль и др.); при интоксикации (коматозные состояния, инфекции и др.); при обструктивных процессах (бронхиальная астма, хронический обструктивный бронхит, эмфизема легких).
г) глубина дыхания— определяется по объему вдыхаемого и выдыхаемого воздуха при обычном, спокойном состоянии. У здорового человека дыхание средней глубины. Поверхностное дыхание часто сочетается с патологическим учащением дыхания, а глубокое дыхание, наоборот, связано в большинстве случаев с патологическим его урежением. Иногда глубокое редкое дыхание сопровождается громким шумом. Оно получило название большого глубокого шумного дыхания Куссмауля и наблюдается при диабетической, уремической, печеночной комах, вследствие значительного изменения чувствительности дыхательного центра.
д) ритм дыхания— у здорового человека наблюдаются равномерные дыхательные движения. Нарушение ритма дыхания часто связано с уменьшением чувствительности дыхательного центра при тяжелых патологических процессах в головном мозге (острое и хроническое нарушение мозгового кровообращения, отек мозга, менингит), реже при токсическом влиянии на дыхательный центр (при диабетической, уремической, печеночной комах). Неритмичное или периодическое дыхание характеризуется появлением периодов задержки дыхания (апноэ). Возникновение периодического дыхания объясняется понижением возбудимости дыхательного центра, для восстановления которой необходимо увеличение в крови количества углекислоты, что происходит во время паузы. К периодическому дыханию относится дыхание Биота, дыхание Чейна-Стокса, дыхание Грокка.
Дыхание Биотахарактеризуется ритмичными, одинаковой глубины дыхательными движениями, которые чередуются примерно через равные интервалы времени с дыхательными паузами (от нескольких секунд до полминуты).
Дыхание Чейна-Стоксахарактеризуется постепенным нарастанием амплитуды дыхательных движений, которые, достигнув максимума, постепенно снижаются и заканчиваются паузой (от нескольких секунд до одной минуты).
Дыхание Грокка(волнообразное дыхание) — напоминает по форме дыхание Чейна-Стокса, с той лишь разницей, что вместо дыхательной паузы отмечается слабое поверхностное дыхание с последующим нарастанием и снижением глубины дыхательных движений. Волнообразное дыхание рассматривается как проявление более ранней стадии тех же патологических процессов, которые вызывают дыхание Чейна-Стокса.
5. Определение дыхательной экскурсии грудной клетки:проводится путем измерения сантиметровой лентой окружности грудной клетки при спокойном дыхании, на высоте максимального вдоха и выдоха, при этом лента сзади располагается на углах лопаток, а спереди — у места прикрепления четвертых ребер к грудине. Дыхательная экскурсия грудной клетки определяется как разность между показателями на вдохе и выдохе и составляет 6-8 см. Она уменьшается при наличии плевральных наложений (после перенесенного плеврита), пневмонии, при эмфиземе легких, ожирении.
Источник
41Экскурсия грудной клетки, определение подвижности нижнего края легких, диагностическое значение отклонений от нормы.
Экскурсия грудной клетки. При наблюдении за дыхательной экскурсией обращают внимание на степень симметричного расширения грудной клетки во время вдоха, на движение лопаток и межреберных промежутков. Наблюдать лучше со спины больного.
Для оценки экскурсии грудной клетки на нее накладывают сантиметровую ленту сзади — на уровне угла лопаток, спереди — на уровне сосков. Больного просят глубоко вдохнуть и измеряют окружность грудной клетки в сантиметрах, то же производят при глубоком выдохе. В норме экскурсия грудной клетки колеблется от 6 до 8 см. Уменьшение ее говорит об имеющейся патологии легких или грудной клетки. Наиболее частой причиной уменьшения экскурсии грудной клетки является эмфизема легких, пневмосклероз, бронхиальная астма и т.д. Одностороннее ограничение подвижности грудной клетки может наблюдаться при выпотном плеврите, пневмотораксе, ателектазе, пневмониях и других заболеваниях легких.
42Типы дыхания. Отставание в дыхании одной половины грудной клетки, участие в дыхании вспомогательной мускулатуры. Патологические виды дыхания.
Различают следующие типы дыхания: грудной, брюшной и смешанный.
Если дыхательные движения осуществляются за счет сокращения межреберных мышц, то говорят о верхнереберном или грудном типе дыхания. Это дыхание присуще, в основном, женщинам.
Нижнереберный или брюшной (диафрагмальный) тип дыхания характерен для мужчин.
Появление грудного типа дыхания у мужчин свидетельствует об ограниченной функции диафрагмы, наблюдается при острой патологии органов брюшной полости с раздражением брюшины, значительном повышении внутрибрюшного давления. Наоборот, появление у женщин брюшного типа дыхания указывает на возможное поражение легких (плеврит), наблюдается при переломе ребер
Смешанный тип, при котором в дыхании участвуют нижние отделы грудной клетки и верхняя часть живота, встречается у лиц пожилого возраста, а также при ригидности грудной клетки и снижении эластичности легочной ткани (эмфизема, пневмосклероз).
Наблюдение за дыхательными движениями позволяет установить частоту, глубину, ритм и форму дыхания.
Частота дыхательных движений определяется подсчетом их в одну минуту. Счет надо вести незаметно для больного, для чего кладут руку на подложечную область. При этом отвлекают его внимание. С этой целью берут его руку и делают вид, что считают пульс. Здоровый человек в покое совершает от 16 до 20 дыхательных движений в минуту. Следует помнить, что соотношение между частотой дыхания и пульсом в норме обычно составляет 1:4.
Дыхание может учащаться после приема пищи, движений, при эмоциональных проявлениях (радость, страх, волнение).
Учащение дыхания в патологических условиях возможно:
При уменьшении дыхательной поверхности легких. Причиной этого могут быть: воспаление (пневмония, туберкулез легких); спадение альвеол при сдавлении (гидроторакс, пневмоторакс, опухоли плевры и средостения); выключение части легкого из дыхания (обтурационный ателектаз, очаговый пневмосклероз, инфаркт легкого).
При болезненности вдоха и выдоха (миозит, интеркостальная невралгия, сухой плеврит), когда глубокие дыхательные движения резко ограничены.
При высокой температуре тела, в этом случае причиной является раздражение дыхательного центра кровью повышенной температуры.
Учащение дыхания может встречаться при истерии.
При значительном учащении дыхания можно обнаружить участие в акте дыхания вспомогательных мышц: кивательных, трапецевидных и грудных.
Урежение дыхания обусловлено угнетением дыхательного центра, которое может возникнуть из-за повышения внутричерепного давления при кровоизлияниях в мозг, развитии опухоли, менингите, гидроцефалии и т.д. или вследствие интоксикации при уремии, диабетической коме, инфекции и др.
Дыхание здорового человека характеризуется одинаковой глубиной и продолжительностью вдоха и выдоха В некоторых случаях редкое дыхание бывает глубоким и шумным. Такое дыхание получило название большого, глубокого, шумного дыхания или дыхания Куссмауля. Оно наблюдается при диабетической, уремической или печеночной комах и обусловлено накоплением в крови кислых продуктов обмена веществ (ацидоз). Реже дыхание Куссмауля встречается при поражении варолиева моста и среднего мозга.
При поражениях дыхательного центра может возникнуть нарушение и ритма и глубины дыхания. Если нарушение ритма повторяется в определенной последовательности, то такое дыхание называется периодическим. Различают две формы периодического дыхания: дыхание Чейн-Стокса и дыхание Биота.
Чейн-Стоксово дыхание характеризуется постепенным нарастанием амплитуды дыхательных движений, которые, достигнув максимума, постепенно снижаются и заканчиваются паузой (апноэ) длительностью до 1 минуты. Каждый цикл включает примерно 10-12 дыхательных движений. Это дыхание встречается при серьезных нарушениях кровообращения в головном мозге и при тяжелых интоксикациях (уремия, инфекция и
Дыхание Грокка, или диссоциированное дыхание,
аналогично дыханию Чейна-Стокса, но без продолжительных пауз апноэ. Причиной нарушения ритма дыхания является поражение координационного центра,
приводящее к нарушению координации при акте дыхания межреберных мышц и диафрагмы. Встречается при абсцессах головного мозга, менингите, опухолях головного мозга.
Дыхание Биота характеризуется возникновением пауз на фоне равномерных, нормальных дыхательных движений. Паузы между отдельными периодами могут быть различной продолжительности (от нескольких секунд до полминуты)- Данная форма дыхания встречается при менингите, кровоизлияниях в мозг, иногда при уремии и диабетической коме, при агональном состоянии.
Диагностическое значение имеет соотношение по длительности вдоха и выдоха: так вдох удлиняется при сужении в области гортани к трахеи вследствие сдавления их опухолью, аневризмой аорты, при аспирации инородного тела и резком отеке гортани. Дыхание сопровождается резким свистящим шумом (стридорозное дыхание). В свою очередь, выдох удлиняется при нарушении проходимости мелких бронхов (бронхиальная астма). Удлинение вдоха или выдоха часто сопровождается участием в акте дыхания вспомогательных мышц.
Источник

