Подвижность нижнего легочного края
Определение подвижности нижнего легочного края относится к топографической перкуссии грудной клетки.
Различают активную и пассивную подвижность нижнего легочного края. Активная подвижность — это способность легочных краев менять свое положение в зависимости от фаз дыхания. Пассивная подвижность легочных краев заключается в их способности смещаться в зависимости от перемены положения тела.
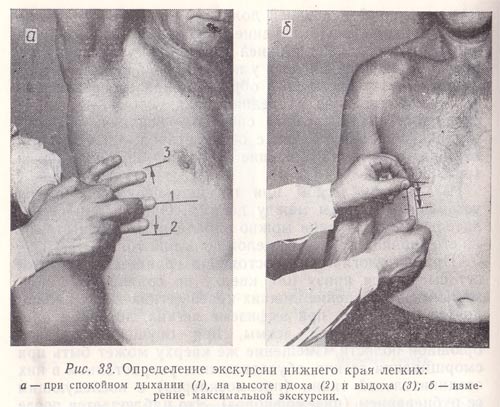
Рис. 33. Определение экскурсии нижнего края легких:
а — при спокойном дыхании (1), на высоте вдоха (2) и выдоха (3);
б — измерение максимальной экскурсии.
Обычно определяют подвижность только нижнего края легких (причем справа) по трем линиям — срединно-ключичной, средней подмышечной и лопаточной (слева—по двум последним). При определении активной подвижности нижнего легочного края вначале находят нижнюю границу легкого при нормальном дыхании и отмечают ее на коже дермографом. Затем исследуемому предлагают сделать максимальный вдох и на высоте его задержать дыхание, после чего приступают к перкутированию вниз от первоначально найденной границы легких до появления абсолютно тупого звука и делают вторую отметку по верхнему краю пальца-плессиметра, обращенному к ясному легочному звуку. Далее исследуемого просят сделать максимальный выдох, задержать дыхание и вновь определяют положение края легкого, перкутируя снизу вверх от первоначально найденной границы до появления ясного легочного звука; третью отметку делают по нижнему краю пальца-плессиметра (рис. 33, а). Подвижность нижнего легочного края на выдохе можно определить, перкутируя сверху вниз, т. е. от ясного легочного звука к тупому.
Расстояние между средней и нижней отметками (подвижность нижнего края на вдохе), а также между средней и верхней (подвижность нижнего края на выдохе) измеряют в сантиметрах. Подвижность нижнего легочного края по линиям срединно-ключичной (справа) и лопаточной в среднем составляет 2—3 см, по средним подмышечным линиям — 3—4 см как на вдохе, так и на выдохе.
Расстояние между крайними отметками (верхней и нижней) составляет максимальную (дыхательную) экскурсию нижнего края легкого (рис. 33, б). По срединно-ключичной (справа) и лопаточным линиям она составляет 4—6 см, по средним подмышечным 6—8 см. У женщин величина дыхательной экскурсии нижнего легочного края несколько меньше, чем у мужчин, поскольку диафрагма меньше участвует в акте дыхания.
Когда из-за тяжести состояния больной не может задерживать дыхание, определяют пассивную подвижность краев легких. При этом следует помнить, что при смене вертикального положения больного на горизонтальное (на спине) передний край печени смещается кзади. В результате в костно-диафрагмальном синусе создается отрицательное давление и нижний край легкого опускается на 1—2 см.
При эмфиземе легких, очагах уплотнения в области легочных краев и сморщивании их активная и пассивная подвижность краев легких частично или полностью отсутствует, что связано с изменением способности легочной ткани к расправлению и эластическому спадению. Это может быть при высоком стоянии диафрагмы (асцит, метеоризм, беременность), плевральных сращениях (спайках), при заполнении плеврального синуса экссудатом, транссудатом или кровью и вызывается не патологическими изменениями легочной ткани, а препятствием к ее расправлению при вдохе.
Источник
Нижние границы легких в норме



| Ориентировочная линия | Правое легкое | Левое легкое |
| L. Parasternalis L. Medioclavicularis L. Axillaris anterior L. Axillaris media L. Axillaris posterior L. Scapularis L. Paravertebralis | пятое ребро шестое ребро седьмое ребро восьмое ребро девятое ребро десятое ребро остистый отросток XI грудн. позвонка | — — седьмое ребро восьмое ребро девятое ребро десятое ребро остистый отросток XI грудн. позвонка |
Смещение нижних границ легких по всем линиям на одно ребро вверх или вниз может наблюдаться в норме у гиперстеников и астеников, соответственно.
Смещение нижних границ внизвстречается у больных с эмфиземой легких, при резком ослаблении тонуса брюшной стенки, параличе диафрагмы, спланхноптозе.
Смещение нижних границ вверхвстречается при сморщивании легких (пневмосклероз, фиброз, обтурационный ателектаз, компрессионный ателектаз при гидро- и пневмотораксе), повышенном внутрибрюшном давлении (асцит, метеоризм, беременность), значительных увеличениях печени и селезенки. Массивное уплотнение в нижней доле легкого (крупозная пневмония нижней доли в стадии опеченения) может создать картину кажущегося смещения кверху нижней границы легкого.
Определение подвижности нижнего края легких определяют по расстоянию между положениями, которые занимает нижняя граница легкого в состоянии полного выдоха и глубокого вдоха. Чаще всего её определяют по среднеключичной (справа), средней подмышечной и лопаточной линиям.
После определения нижней границы легких по одной из ориентировочных линий при спокойном дыхании (рис.4а), просят пациента сделать 2-3 глубоких дыхания и задержать его на глубоком вдохе. В этот момент перкутируют от найденной границы легких вниз до тупого звука и делают отметку (рис.4б). После отдыха больной вновь делает 2-3 глубоких дыхания и задерживает его на глубоком выдохе (рис.4с). При этом перкутируют вверх от границы легких, найденной при спокойном дыхании, до ясного легочного звука и делают отметку. Измерив расстояние между двумя найденными таким образом отметками, определяют подвижность нижнего легочного края.
В норме экскурсия нижнего края легких по средней подмышечной линии 6-8 см, по среднеключичной и лопаточной линиям — 4-6 см.
Экскурсия нижнего края легких уменьшается при поражении легочной ткани воспалительным, опухолевым или рубцовым процессом, ателектазе легкого, гидро- и пневмотораксе, при спаечном процессе в плевральной полости, нарушении функции диафрагмы либо повышении внутрибрюшного давления. Уменьшение подвижности нижнего легочного края с обеих сторон в сочетании с опущением нижних границ характерно для эмфиземы.
Пространство Траубе— это условно названный участок грудной клетки, над которым при перкуссии слышится тимпанит (за счет находящегося в этом пространстве свода желудка, заполненного воздухом). Пространство Траубе расположено в нижнебоковых отделах левой половины грудной клетки, имеет полулунную форму, ограничено: справа — левой долей печени, слева — передним краем селезенки, сверху — нижним краем легкого, снизу — краем реберной дуги.
Нижняя граница пространства Траубе хорошо определяется визуально или пальпаторно, а остальные три границы можно установить перкуторно. Начинают перкуссию по левой реберной дуге от мечевидного отростка, от тупого к тимпаническому звуку и делают отметку, соответствующую правой границе пространства Траубе. Затем от этой отметки перкутируют далее до перехода тимпанического звука в тупой, что соответствует левой границе. Несколько сложнее определяется верхняя граница. Ее можно определять несколькими способами: по средне-ключичной (передне-подмышечной линии) сверху вниз от ясного легочного звука до тимпанического или сверху вниз к середине отрезка реберной дуги (между правой и левой границами, определенными ранее).
Диагностическое значение пространства Траубе:

1. В области этого пространства может быть тупость при левостороннем гидротораксе (при небольшом количестве жидкости — до полулитра- она другими методами не выявляется), скоплении жидкости в перикарде.
2. Пространство Траубе уменьшается при значительном увеличении печени (цирроз), селезенки (хронический миелолейкоз), диафрагмальной грыже.
3. Пространство может увеличиваться при потере тонуса желудка у больных со стенозом привратника, выраженном метеоризме.
Аналогичное пространство может определяться справа при прободении язвы желудка или 12-перстной кишки, так как воздух накапливается под вышестоящим правым куполом диафрагмы.
Источник
Определение экскурсии легочного края
Положение нижней границы легких меняется во время различных фаз дыхательного цикла.
Величина экскурсии легочного края определяется как разница (в см) между положением нижней границы легких на высоте максимального вдоха и максимального выдоха. При максимальном вдохе объем легких увеличивается, и нижняя граница их смещается вниз. При максимальном выдохе объем легких уменьшается, и нижняя граница их смещается вверх.
Определение экскурсии нижнего легочного края проводят в области наибольшей дыхательной подвижности легких по среднеключичной линии (только справа!), по средним подмышечным и по лопаточным линиям. По левой среднеключичной линии экскурсия легочного края не определяется в связи с расположением в этой области сердца.
Подвижность (экскурсию) нижнего легочного края определяют следующим образом: при тихой перкуссии находят нижнюю границу легких при обычном дыхании и делают отметку дермографом, затем, не убирая палец-плессиметр с уровня полученной границы, просят больного максимально вдохнуть и задержать дыхание (императивная команда): «Глубоко вдохнуть и не дышать!»). Перкутируют, перемещая палец-плессиметр по топографической линии вниз, до появления тупого звука. Делают отметку по верхнему краю пальца.
Подняв палец-плессиметр на 2—3 межреберья выше нижней границы легких, просят больного сделать глубокий вдох, а затем максимальный выдох (императивная команда): «Глубоко вдохнуть, все выдохнуть и не дышать!») Перкутируют вниз по топографической линии до получения тупого звука. Отметку делают по верхнему краю пальца-плессиметра. Можно на выдохе проводить перкуссию от найденной нижней границы вверх по топографической линии, т. е. от тупого до появления ясного легочного (или коробочного), идя вверх за поднявшимся краем легкого. В этом случае отметка делается по стороне пальца-плессиметра, обращенной к тупому перкуторному звуку. Затем измеряют расстояние между крайними отметками (на максимальном вдохе и максимальном выдохе), определяя экскурсию легочного края в сантиметрах. При этом следует измерять и оценивать не только общую величину экскурсии легочного края, но и подвижность его на вдохе и выдохе.
Таблица 2
Экскурсия легочного края в норме
| Топографические линии | Подвижность легочного края | ||
| на вдохе | на выдохе | общая | |
| Среднеключичная линия | 2-3 см | 2-3 см | 4-6 мм |
| Средняя подмышечная линия | 3-4 см | 3-4 см | 6-8 см |
| Лопаточная линия | 2-3 см | 2-3 см | 4-6 см |
Особое внимание следует обратить на то, что в норме смещение легочного края на вдохе и на выдохе приблизительно одинаково.
Клиническая оценка экскурсии легочного края
Двустороннее значительное уменьшение подвижности легочного края на выдохе (в 1,5—2 раза по сравнению с экскурсией на вдохе) даже при нормальной общей величине экскурсии легочного края свидетельствует о развитии обструктивных процессов в легких, при сохранении нормальной величины |общей экскурсии легочного края — это один из самых ранних, объективных симптомов развивающейся бронхиальной обструкции.
Двустороннее снижение общей экскурсии легочного края свидетельствует о выраженной эмфиземе легких. Однако и этом случае уменьшение общей величины подвижности легочного края происходит в основном за счет выдоха, величина которого может снижаться до нуля.
Двустороннее снижение подвижности легочного края в равной степени за счет вдоха и выдоха свидетельству о развитии в легких диффузных рестриктивных процессов или о скоплении жидкости в брюшной полости (асцит). Одностороннее снижение экскурсии легочного края в равной степени за счет вдоха и выдоха свидетельствует о рестриктивных процессах, локализующихся в нижней доле легко. К внелегочным причинам такого изменения экскурсии легочного края относится значительное увеличение печени или селезенки (экскурсия изменяется соответственно справа или слева).
Одностороннее снижение экскурсии легочного края только по одной из топографических линий свидетельствует о развитии плевро-диафрагмальных спаек.
Перкуторные эталоны
(основные перкуторные синдромы)
1. Перкуторный звук ясный легочный над всей поверхностью грудной клетки с обеих сторон. Верхняя и нижняя границы легких, экскурсия легочного края в пределах нормы. Подвижность легочного края на вдохе и выдохе приблизительно одинаковы —Здоровые легкие.
2. Укорочение перкуторного звука с тимпаническим оттенком (притупленный тимпанит) на участке легкого. —Синдром воспалительного уплотнения легочной ткани в стадии начала или разрешения болезни.
3. Тупой перкуторный звук над участком легкого. Изменения .верхних и нижних границ, подвижности легочного края при этом зависят от локализации патологического процесса. — Синдром воспалительного уплотнения легочной ткани в разгар заболевания.
4. Тупой перкуторный звук в нижних отделах грудной клетки с одной стороны; выше тупости — притупленный тимпанит. Верхние границы легких не изменены. Нижняя граница на стороне поражения смещена вверх. Экскурсия легочного края на этой же стороне резко уменьшена, одинаково за счет вдоха и выдоха, или же не определяется вообще. — Синдром скопления жидкости в плевральной полости.
5. Тимпанический перкуторный звук на ограниченном участке грудной клетки с одной стороны. Границы легких не изменены. —Синдром крупной гладкостенной полости в легком.
6. Тимпанический перкуторный звук на всем протяжении грудной клетки с одной стороны. Нижняя граница легкого смещена вниз. Экскурсия легочного края не определяется. — Синдром наличия воздуха в плевральной полости (пневмоторакса).
7. Коробочный перкуторный звук над всей поверхностью грудной клетки с обеих сторон. Верхняя граница легких расширена. Нижняя граница легких опущена с обеих сторон. Подвижность легочного края уменьшена с обеих сторон, преимущественно за счет выдоха. — Синдром повышенной воздушности легких (эмфизема легких).
Аускультация легких.
Основные дыхательные шумы.
Побочные дыхательные шумы.
Аускультация легких является завершающим этапом непосредственного клинического исследования больного. Данные, полученные при аускультации, уточняют характер и особенности патологического процесса в легких. В целом ряде случаев данные аускультации легких являются основными клиническими признаками заболевания.
Исходное положение
Положение больного – сидя или стоя. Лишь тяжелых больных можно выслушивать в положении лежа. В таких случаях вначале проводят аускультацию легких по передней поверхности грудной клетки; затем больного осторожно поворачивают на левый бок и выслушивают легкие по боковой поверхности грудной клетки справа и сзади; далее поворачивают больного на правый бок и проводят аускультацию легких по боковой и задней поверхности грудной клетки слева.
При строгом постельном режиме больного аускультацию легких проводят только по передней и в доступных областях боковой поверхности грудной клетки справа и слева.
Все отступления от методики сравнительной аускультации легких должны специально оговариваться в истории болезни.
Положение врача: при аускультации легких по передней и боковым поверхностям грудной клетки – спереди и справа от больного; при аускультации легких по задней поверхности грудной клетки – сзади от больного, лицом к нему.
Условия аускультации: для оценки основных дыхательных шумов (дыхания) аускультация проводится при спокойном дыхании через рот (!).
Методика аускультации
1. Сравнительная аускультация.
2. Аускультации областей с измененным основным дыхательным шумом, с наличием побочных дыхательных шумов.
3. Исследование бронхофонии.
Сравнительная аускультация легких проводится последовательно справа и слева в симметричных областях.
По передней поверхности грудной клетки (фонендоскоп располагается по среднеключичной линии) последовательно справа и слева выслушиваются:
а) надключичная область,
б) первое межреберье (подключичная область),
в) второе межреберье,
г) ниже, в III, IV, V межреберьях, аускультация проводится только справа (ориентировочная аускультация).
По боковой поверхности грудной клетки аускультация легких проводится в положении больного с поднятыми на голову руками. Фонендоскоп при этом располагается по средней подмышечной линии. Последовательно справа и слева выслушиваются: вершина подмышечной впадины, далее по каждому межреберью до нижней границы легких.
По задней поверхности грудной клетки аускультация проводится также последовательно справа и слева: в надлопаточной области, в верхней, средней и нижней частях межлопаточной области (при этом фонендоскоп располагается по околопозвоночной линии); в подлопаточной области (фонендоскоп располагается по лопаточной линии) аускультация проводится в VII, VIII, IX межреберьях (при опущении нижней границы легких выслушиваются и нижележащие межреберья).
При сравнительной аускультации легких необходимо: оценить характер основного дыхательного шума в каждой области; сравнить основной дыхательный шум в симметричных областях.
Критерии определения основного дыхательного шума
Характер основного дыхательного шума определяется: по громкости шума; по соотношению длительности вдоха и выдоха.
Хорошо выслушивается весь вдох и начало (обычно первая треть) выдоха; дыхание напоминает звук, слышимый при произношении буквы «ф». Такой основной дыхательный шум оценивается как везикулярное дыхание.
Соотношение длительности вдоха и выдоха такое же, как и при везикулярном дыхании, но все слышно очень тихо и часто только самое начало выдоха. Такой основной дыхательный шум оценивается как ослабленное везикулярное дыхание. При резком ослаблении везикулярного дыхания выдох не прослушивается совсем.
Хорошо выслушивается вдох и весь выдох, при этом выдох грубее и длиннее вдоха; дыхание напоминает звук, слышимый при произношении буквы «х». Такой основной дыхательный шум оценивается как бронхиальное дыхание. При сохранении у больного голоса бронхиальное дыхание всегда можно выслушать в нижней части передней поверхности шеи (проекция трахеи ниже голосовых связок). Этим в качестве эталона для сравнения можно пользоваться при оценке основного дыхательного шума (дыхания), выслушиваемого в каком-либо участке грудной клетки. При аускультации грудной клетки бронхиальное дыхание обычно выслушивается тише, чем над трахеей, т.к. оно ослабевает при проведении звука от голосовой щели до места аускультации. Однако характер звука, соотношение длительности вдоха и выдоха сохраняются.
Если бронхиальное дыхание выслушивается почти с такою же громкостью, что и над трахеей, то оно оценивается как громкое бронхиальное дыхание. Если бронхиальное дыхание слышно тихо, то оно оценивается как ослабленное бронхиальное дыхание. Ослабленное бронхиальное дыхание всегда проводное. Бронхиальное дыхание нежного, дующего тембра оценивается как амфорическое. Его можно воспроизвести, дуя над узким горлышком бутылки.
Хорошо выслушивается вдох и весь выдох до конца, причем длительность вдоха и выдоха приблизительно равны, а звук в обе фазы дыхательного цикла приобретает шероховатость. Такой основной дыхательный шум оценивается как жесткое дыхание.
Источник




